Falta de camas UCI, deficiencias en el abastecimiento de oxígeno, negligencias y desidia, récord de muertes por millón, abusos de seguros y clínicas particulares….. el COVID-19 no solo evidenció la precariedad del sistema de salud pública, sino las contradicciones del sistema privado. Se han hecho esfuerzos importantes, pero no son garantía de resistencia ante un próximo drama como la reciente pandemia. Esta es la historia.
La pandemia del COVID-19 será una huella imborrable en la historia de la humanidad. El Perú no solo no será la excepción, sino que ya destaca por tener el récord mundial de muertos por millón. De acuerdo a cifras oficiales, nuestro país registró más de 217 mil fallecimientos, número que, en solo dos años, supera las 69 mil 280 víctimas del Conflicto Armado Interno (1980-2000)[1] y las 14 mil de la Guerra del Pacífico (1879-1883), nuestras más grandes desgracias nacionales.
Además de la cantidad de muertes, los peruanos y las peruanas sufrimos la falta de camas de unidades de cuidados intensivos y de abastecimiento de oxígeno, lo que evidenció la precariedad del sistema de salud público en nuestro país. Al mismo tiempo, el sistema privado, que en el ideario de muchos ofrecía mejores alternativas, se desprestigió debido a cobros excesivos de tarifas por atención COVID-19 que llegaban a cientos de miles de soles y seguros que no se activaron a tiempo.
¿Por qué se desataron todos estos males en el Perú? Exfuncionarios y especialistas en salud pública nos explican algunas de las razones por las que nuestro sistema sanitario fue desbordado por la pandemia del COVID-19. También, nos cuentan algunas de las acciones que se realizaron y plantean algunas soluciones para que otra pandemia no nos agarre desprevenidos.
El sistema público: un caso de desidia y negligencia
De acuerdo al último censo realizado en 2017 por el Instituto Nacional de Estadística e Informática (INEI), más de 20 millones de peruanos están afiliados a algún seguro del sistema público. Un total de 13 039 920 ciudadanos pertenecen al Sistema Integral de Salud (SIS), mientras que otros 7 299 949 forman parte del Seguro Social de Salud (EsSalud). En contraparte, 7 208 221 peruanos no cuentan con ningún seguro, ni siquiera del sector privado, lo que representa casi un 25% de la población.
En ese contexto, el sistema público presentó varias precariedades. Los hospitales públicos colapsaron y no pudieron atender a los afiliados al SIS ni a los que no contaban con seguro alguno. Lo mismo pasó en EsSalud, el Hospital Angamos Suárez de Miraflores tuvo un caso en el que no solo no atendieron a una afiliada que luego falleció, sino que confundieron su cuerpo al momento de ser entregado para su entierro.
«Una de las razones por las que la respuesta del sistema tuvo tantas carencias es que, en los últimos veinte años, se privilegió el sistema privado y se dejó que el sistema público se caiga».
El comunicador Eduardo Rodríguez cuenta que su suegra, Gloria Elizabeth Córdova Huamán, fue conducida a este hospital por presentar presuntos síntomas de COVID-19 y que el médico que la recibió indicó que estaba en una etapa “temprana” y que podía llevarla a casa. Días después, la señora Gloria se desvaneció y tuvo que ser llevada al mismo nosocomio, donde falleció. Tras ser enviada a la morgue del hospital, el lunes 26 de mayo de 2020, la familia hizo los trámites con la funeraria para recoger el cuerpo. Sin embargo, la funeraria explicó que no encontraron a nadie con el nombre de Córdova Huamán. sino a otra persona con el mismo apellido materno. Ante el sorprendente hecho, Rodríguez indicó que harían la denuncia a la policía e, incluso, acudieron medios de comunicación al hospital, tras lo cual, los funcionarios del hospital se movilizaron para atender el espinoso asunto. Rodríguez menciona que, por casualidad, la pareja de su cuñado identificó a quien habían confundido con su suegra; era su mamá y afirmó que ya habían enterrado a otra persona, por lo que también manifiesta su intención de hacer una denuncia. El caso se volvió viral en las redes sociales y hasta apareció en medios de comunicación.
Tras diversas gestiones, el miércoles 28 fueron al camposanto de Huachipa para hacer la exhumación de Córdova Huamán, a quien pudieron llevar y dar definitiva sepultura. Rodríguez también refiere que a su suegra nunca se le realizaron pruebas de COVID-19, pese a que era algo necesario para brindar un tratamiento.
Las razones de la precariedad
El caso de Córdova Huamán es uno de tantos que exhibe la precariedad y falta de atención oportuna del sistema de salud público. Sergio Recuenco, médico epidemiólogo y especialista en Salud Pública, afirmó que una de las razones por las que la respuesta del sistema tuvo tantas carencias es que, en los últimos veinte años, se privilegió el sistema privado y se dejó que el sistema público se caiga.
“Si ya un año antes de la pandemia había quejas de los baños y del acceso, durante la pandemia fue un desastre”, sostuvo Recuenco, quien afirmó que esto se debe a que los gobiernos de los últimos años han basado sus decisiones en aspectos políticos y la prioridad de la economía, antes que en los intereses de los ciudadanos.
Por su parte, Alexandro Saco, exdirector de Promoción de la Salud del Ministerio de Salud (Minsa), afirmó que “al inicio nadie sabía bien qué hacer y hubo todo un desconcierto” porque “el COVID-19 vino con una fuerza inesperada y la gente empezó a morirse”. Sin embargo, “fuimos aprendiendo sobre la marcha y trabajamos en base a las demandas de la población”.
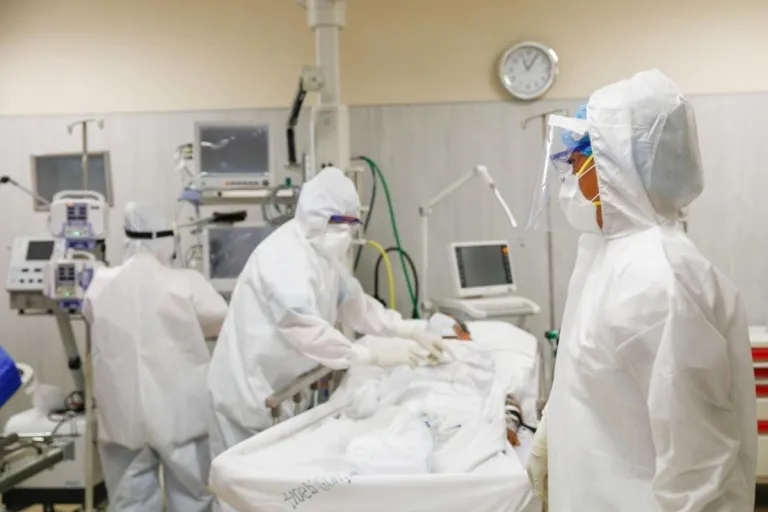
Saco refirió que, aunque la exministra Elizabeth Hinostroza emitió una resolución «que cerraba el primer nivel de atención, y que solo se iban a atender casos sintomáticos respiratorios», contó que en mao se empezó a trabajar co centros de salud de primer nivel, apoyando con el tema del oxígeno». Pese a que, luego, se armó una estrategia territorial de manera organizada, “la fuerza de la segunda ola fue peor que la primera, y sin vacunas se llevó más gente”.
A pesar de estos golpes iniciales, Saco destaca que en muchos lugares de Lima “había organizaciones que se ponían a nuestra disposición”. Desde la dirección que encabezaba, se impulsó que los municipios pudieran controlar los mercados, que en su momento fueron focos de contagios. En las regiones, Cajamarca también destacó por el tema comunitario, no sólo a partir de la acción del Gobierno Regional, sino de los municipios que implementaron centros de oxigenación temporal. Pese a que el Minsa demoró un año en sacar una norma al respecto, “solo en Lima ya había 100 centros de oxigenación, como en Puente Piedra y Los Olivos”.
Al mismo tiempo, recordó que se dispuso abrir plazas llamadas CAS-COVID y equipos de respuesta rápida para atender emergencias. Se tomó esta medida debido a que 40% del personal no cumplía con condiciones para esta atención, por ser terceros, y otros no querían regresar a la presencialidad por temor al contagio. Con esos recursos, “EsSalud se tuvo que abrir a atender a pacientes que no estaban asegurados”.
Las razones del récord mundial
En cuanto a la cifra de 217 mil muertos, Recuenco sostiene que se debe considerar que el Perú cuenta con una mega ciudad, Lima, que supera largamente los 5 millones de habitantes, por lo que tiene una gran congestión de personas y la posibilidad de transmisión es mayor. Agregó, también, que en el país tenemos una conducta desordenada e informal, desapegada a la normas de salud pública y más cercana al interés individual. Argumentó que esto se debe a que, en los últimos diez años, se redujo la inversión en prevención en salud y que, por ello, hemos tenido problemas con epidemias recientes, como las del síndrome de Guillain-Barré y el dengue, también con picos altos de mortalidad.

Otra razón que Recuenco comparte es la falta de saneamiento que existe en el Perú, a lo que se añade la ausencia de campañas como la de lavado de manos, que se implementó recién cuando la pandemia estaba declarada. También cuestionó que solo se haya inspeccionado barcos chinos que llegaron en febrero y marzo de 2020 y no la llegada de gente proveniente de Europa y de otros lugares hasta días después cuando “entraba por todos lados”.
Por su parte, si bien Saco reconoce que las carencias que teníamos influyeron en la cifra de muertos, afirmó que conocer esta cifra fue posible gracias a que hubo una decisión política de las autoridades de sincerar las cifras, con una política de datos abiertos “que no se ha visto en otros países de la región”.
También destacó la decisión de abrir la Villa Panamericana para atender la recuperación de miles de pacientes y que se hayan destinado recursos económicos con los que se abrieron otras villas en varios lugares del país.
El sistema privado
Desde hace tres décadas, la idea de que lo privado es mejor que lo público ha sido predominante en el imaginario colectivo peruano. La experiencia del primer gobierno de Alan García (1985-1990), en el que el Estado colapsó y sus servicios fueron vistos como ineficientes y corruptos, cimentó la idea. El discurso de privatización de diversos servicios fue visto como la solución. La venta de la Compañía Peruana de Teléfonos (CPT) a la española Telefónica (hoy Movistar) fue el gran emblema de este discurso. Con la CPT, tramitar un servicio telefónico tomaba al menos seis meses. Quien no tenía teléfono en casa, debía prestarse del vecino o comprar un “rin” para hablar desde una cabina pública. Con Telefónica, se instalaron teléfonos fijos en dos días, ahora todos los vecinos tenían teléfono en casa. La modernidad había llegado; la privatización lo hizo posible.
Este es un ejemplo de cómo se reforzó el imaginario de los servicios privados como superiores a los del Estado. Si eso pasaba con los teléfonos, necesarios para la comunicación, lo mismo debía pasar con servicios esenciales como la educación y la salud, que muchos peruanos consideran de mala calidad.
«En marzo de 2022, la Superintendencia Nacional de Salud (Susalud) informó que, desde el inicio de la pandemia hasta la fecha citada, había recibido un total de 11 771 denuncias por vulneración de derechos de salud».
Al respecto, Recuenco recuerda que “la ineficiencia del sector público en los años 80 y 90” influyó en ese imaginario. También indicó que el sector privado puede invertir más rápido y las personas que están afiliadas a ese sistema pueden atenderse de igual forma; pero eso demuestra que solo es para quienes tienen más recursos. De acuerdo al citado censo del 2017 realizado por el INEI, 1 513 009 peruanos están afiliados a seguros privados, lo que representa solo un 7% de la población.
Empero, si bien los servicios privados de salud y otros pueden hacer gala de su eficiencia, también se produjeron denuncias por cobros abusivos de tratamientos y medicinas, además de algunas malas prácticas. Durante la pandemia, como muchas cosas, esto también quedó en evidencia.
Denuncias y sanciones
En marzo de 2022, la Superintendencia Nacional de Salud (Susalud) informó que, desde el inicio de la pandemia hasta la fecha citada, había recibido un total de 11 771 denuncias por vulneración de derechos de salud debido a que, pese a que los seguros debían cubrir sus gastos por atención médica contra el COVID-19, los pacientes tuvieron que hacer varios pagos adicionales. De estas denuncias, 9 422 estaban relacionadas con falta de cobertura de los seguros, 1 068 con cobros excesivos y 770 por falta de acceso al intercambio prestacional, lo que equivale a que un afiliado fue atendido en un establecimiento de salud distinto a su seguro y que este no accedió a cubrirlo, por lo que el paciente tuvo que pagar.
Susalud refirió que el 95,7% de estas denuncias se ha resuelto con acciones de intermediación con los actores, lo que devino en que se atendieron las necesidades de los usuarios. El resto de casos están en investigación, evaluándose los presuntos derechos vulnerados. En caso de encontrarse una infracción, esta puede ser sancionada con una multa de hasta 100 unidades impositivas tributarias (UIT), lo que equivale a S/. 460 000 soles.
Un caso emblemático ha sido la sanción impuesta por el Instituto Nacional de Defensa de la Competencia y de la Protección de la Propiedad Intelectual (Indecopi) a la aseguradora Mapfre, debido a que denegó la cobertura, de manera injustificada, a tres afiliados que fallecieron por causa del COVID-19, bajo el argumento de que la causa de la muerte, una enfermedad declarada como “epidemia”, no estaba contemplada en la póliza de seguro.
El 7 de noviembre pasado, la Sala Especializada en Protección al Consumidor del Tribunal de Indecopi le impuso a Mapfre, en última instancia, una multa de 40,97 UIT, que equivale a S/ 188 462; y deberá activar el seguro de desgravamen a favor de los familiares de los fallecidos.
En cuanto a problemas con pruebas para detectar COVID-19, en marzo del 2020, el entonces presidente de Susalud, Carlos Acosta Saal, dijo al portal Ojo Público que investigaban a 123 clínicas por cobrar por dichas pruebas, pese a que los resultados enviados por el Instituto Nacional de Salud (INS) eran gratuitos.
Desencanto y pedidos de regulación
Todas estas situaciones generaron un gran desencanto en la población que se atendía en el sistema privado. Al respecto, Saco mencionó que el sector privado de la salud “ha hecho lo que ha querido” y que, si bien se pueden ordenar muchas cosas con una buena estrategia, ya que la Ley General de Salud faculta al Estado a tomar su control en casos como la pandemia, el problema es que este “no puede consigo mismo”. Para Saco, el problema no es el sector privado, sino que “las deficiencias en el sector público hacen que aparezcan los privados, que no solo son grandes clínicas y aseguradoras, sino locales pequeños”.
Por su parte, Recuenco afirma que “hemos tenido un juego en el que los privados ‘colaboraban’, pero al mismo tiempo aprovechaban al máximo para hacer ganancia”. Sostuvo que, de parte del Estado, hubo “indiferencia” ante ese aprovechamiento “para no entrar en conflicto con el empresariado”. Cuestionó que se haya privilegiado la apertura de casinos, espacios cerrados donde se podía propagar el virus, antes que lugares abiertos como las playas. “Fue una combinación de acciones que no tenían que ver con salud pública, más la impericia de quienes las tomaron”, agregó.
Recuenco también observó que un problema que influye en el mal funcionamiento del sistema público, es que hay médicos que trabajan en ambos. Refirió que, cuando atienden en sus consultorios privados, encargan sus guardias a médicos residentes o principiantes y cuando les toca estar en hospitales públicos, no atienden bien a sus pacientes, “lo que contribuye al pensamiento de que lo privado es mejor”. Aunque sostuvo que no se debe “satanizar” al sistema privado “porque brindan una opción”, afirmó que debe haber una regulación en sus servicios y tarifas, “pues algunas son carísimas y eso es un privilegio para pocos”.
Qué hacer y qué nos espera
La pandemia obligó al Estado a invertir para tomar algunas medidas. Recuenco destaca que se ha incorporado, a la parte tecnológica, las consultas en línea y la informatización del sistema. Se han instalado más camas UCI y más servicios al final de la segunda ola. También mencionó que hay mejores instalaciones y gente más preparada, en teoría, para atender pacientes de forma masiva y evitar colapsos hospitalarios.
Sin embargo, Recuenco recuerda la respuesta ante la llamada “viruela del mono”, en cuyo ranking nos ubicamos en el segundo lugar de casos por millón de personas. “Eso muestra que aún estamos desorganizados”, sostuvo. Por ello, el médico epidemiólogo sostiene que no se deben duplicar funciones, en referencia a la creación de grupos como “Prospectiva” para atender la pandemia, en vez de apoyarse en el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades del Minsa.
Recuenco afirma que siempre se debe poner en primer lugar a la población. Para ello, se debe priorizar la salud pública, optimizar los sistemas existentes, aplicar las leyes que hay en Salud para estas situaciones y no crear nuevas, y promover una educación integral para el ciudadano, en la que los ejes individual y social estén equilibrados.
Por su parte, Saco afirma que “la ventana de oportunidad se ha desaprovechado”, pues “si bien el presupuesto ha crecido, no hay un norte ni prioridades”. En su opinión, se debe fortalecer la atención de los 8 mil centros de atención del primer nivel porque, gracias a ellos, “la gente se mueve y eso hace que no se caiga del todo el sistema de salud”. Para Saco, el cambio de la salud en el país se debe dar de abajo hacia arriba, pues, aunque coincide en que se debe dar la unificación del Minsa y EsSalud, “se necesita un gobierno con más respaldo político”. “Eso no quiere decir que no se pueda, pero ahora el camino es el territorio y las estrategias sanitarias”, añade.
No cabe duda que el Perú ha vivido una experiencia dolorosa con la pandemia del COVID-19. Se han ejecutado muchas acciones para paliar sus efectos y, de ello, han quedado lecciones. ¿Se habrá aprendido de todo esto? Nuestras clases dirigentes y nuestra ciudadanía tienen la pelota en la cancha.
[1] Informe de la Comisión de la Verdad y Reconciliación.














Deja un comentario