Por Mariella Villasante Cervello, investigadora asociada Idehpucp
Como sabemos, una nueva pandemia se está propagando rápidamente en el mundo entero desde diciembre de 2019. Se trata de un nuevo coronavirus designado bajo el apelativo de SARS [Síndrome respiratorio agudo severo] CoV-2, responsable de la enfermedad pulmonar llamada COVID-19. Entre otros universitarios, el paleoantropólogo Pascal Picq[1] ha observado que este virus ha aparecido en el centro de la civilización mundializada que desprecia la naturaleza, a pesar de los efectos dramáticos del calentamiento climático y la degradación patente de los ecosistemas. La propagación del nuevo virus que existía en ciertos mamíferos que no tenían ningún lazo con los seres humanos, ha sido catalizada por la mundialización, por la rapidez de los transportes aéreos, por el comercio transcontinental y por el turismo de masas que ha aumentado en modo exponencial en los últimos veinte años. Pick plantea que esta pandemia constituye un test para todos los sistemas de salud y los sistemas de gobierno del mundo entero. En tres décadas la población mundial estará totalmente urbanizada y otras pandemias pueden aparecer con consecuencias funestas para la humanidad si una toma de conciencia real de este riesgo no se establece desde ahora. Homo sapiens se piensa como el organizador de la evolución, pero sería tiempo de que comprenda que es el “huésped” de una naturaleza donde dominan los microrganismos, las bacterias y los virus, que son los verdaderos expertos de la evolución (Pick 2019: 44).
1: Imagen del CoV-2, Johns Hopkins University
En el mismo orden de ideas, el reportero internacional Luc de Barochez[2] (2019: 54-56) considera que la pandemia actual está actuando como un revelador de las fallas de la mundialización y de las debilidades de las sociedades. Cada una de ellas está reaccionando según su pasado político reciente, y en ciertos casos en modo caricatural. Así, por ejemplo, al inicio Donald Trump ha minimizado la importancia de la epidemia, y luego ha tomado decisiones ultranacionalistas (“America first”) y de un optimismo absurdo (“todo va a entrar en orden en la primavera” decía). En Italia, España y Francia, donde los casos y los decesos suman varios miles de personas, la orden de confinamiento ha sido acatada con bastante dificultad; la policía debe controlar las consignas de cuarentena adoptadas por los gobiernos. En Gran Bretaña y en Alemania no se ha ordenado el confinamiento, al menos hasta ahora; los británicos creen que su situación insular los protege, y los alemanes tienen confianza en su sistema de salud eficaz. Sin embargo, la mayoría de Estados no coordina acciones conjuntas; por el momento prevalece la “ley de la jungla”, con todos los riesgos que ello implica.
El historiador israelí Yuval Noah Harari, autor de Sapiens (2011), de Homo Deus (2015) y de 21 lecciones para el siglo XXI (2018), ha brindado una entrevista a El País donde plantea que la única forma de detener la pandemia es a través de la cooperación internacional y de la ciencia. En efecto, para Harari “hay muy poca cooperación mundial y no existe un liderazgo. En los últimos años políticos irresponsables han socavado deliberadamente la confianza en la ciencia y en la cooperación internacional. Ahora estamos pagando el precio. No hay ningún adulto en la habitación. Uno habría esperado ver hace semanas una reunión de emergencia de los líderes mundiales para elaborar un plan de acción común y combatir la epidemia y la crisis económica. Pero los líderes del G-7 [Alemania, Canadá, Estados Unidos, Francia, Italia, Japón y Reino Unido] se las arreglaron para no organizar una videoconferencia hasta esta semana, y ni siquiera salió de ahí un plan de este tipo[3].” Ese plan debe tomar en cuenta cinco puntos: compartir la información fiable; coordinar la producción mundial y la distribución equitativa de equipo médico esencial (maquinas respiratorias y material de protección); los países menos afectados deberían enviar personal médico a los países más afectados; crear una red de seguridad económica mundial para salvar países y sectores más afectados; y formular un acuerdo mundial sobre la preselección de viajeros para que solo algunas personas esenciales puedan seguir cruzando fronteras (El País del 22 de marzo de 2020[4]).
En nuestro país, el presidente Vizcarra ha tomado medidas drásticas y benéficas de distancia social para evitar el contagio desordenado y caótico de este virus que luego de emerger en China se extiende sobre todo en Europa occidental. Los medios peruanos están transmitiendo muchas noticias sobre este tema preocupante centradas en las medidas gubernamentales y en la propagación de la enfermedad[5]. Sin embargo, las informaciones de base, desde la perspectiva de la medicina y de la ciencia, son casi inexistentes. En efecto: ¿Qué sabemos del origen del nuevo coronavirus y de su mortalidad? ¿Se pueden prever tratamientos? ¿Cuándo se prevé la fabricación de una vacuna efectiva? ¿Cuál es la situación sanitaria de América Latina y el Perú? ¿Nuestros gobiernos y nuestras sociedades serán capaces de afrontar el desafío de esta nueva pandemia? En esta breve nota explicativa me gustaría aportar algunas informaciones esenciales que nos ayuden a comprender el periodo actual, y a reflexionar sobre el estado de nuestra sociedad y sobre los grandes cambios sociales, económicos y políticos que han comenzado en todo el mundo. Habrá un antes y un después del COVID-19.
Los coronavirus, literalmente virus con corona, son virus dotados de una envoltura que cubre un solo genoma constituido de un simple ácido ribonucleico (ARN). Hasta ahora, se conocían seis familias de coronavirus de origen animal susceptibles de infectar a los seres humanos: cuatro producen infecciones respiratorias benignas como el resfrío, y dos provocan neumonías: el SRAS-CoV responsable del Síndrome respiratorio agudo severo (SRAS), y el MERS-Co, en el origen del Síndrome respiratorio de Medio Oriente. El virus que la Organización Mundial de la Salud (OMS) ha denominado SARS-CoV-2, fue identificado en China en diciembre de 2019 y produce un nuevo tipo de neumonía llamada COVID-19 (Coronavirus Disease 2019). Esos virus respiratorios se desarrollan en la nariz, la garganta y los pulmones. El nuevo coronavirus ha sido aislado y su genoma ha sido secuenciado y puesto a la disposición de la comunidad científica el 10 de enero de 2020 (Le Monde del 26 de febrero, actualizado el 17 de marzo de 2020).
Aunque falten estudios en profundidad sobre el origen del SARS-CoV2, los científicos han encontrado virus semejantes en dos mamíferos: los murciélagos y los pangolines (sg. pangolín, Manis pentadactyla). La hipótesis actual es que los murciélagos [grandes de herradura, Rhinolophus ferrumequinum] contagiaron a los segundos, y que luego de haber sufrido mutaciones los virus se trasmitieron a algunos seres humanos en la región de Wuhan de China. No se sabe todavía cómo se produjo esta contaminación inicial. Sin embargo, los murciélagos han estado en el origen de otras epidemias de coronavirus: entre 2002 y 2003 causaron el Síndrome respiratorio agudo severo (SARS), que emergió también en China e infectó a más de 8,000 personas en 30 países, 800 de las cuales fallecieron. ¿Por qué en China? Los especialistas consideran que los virus circulan mejor en ese país por su alto nivel demográfico [una población de 1’410,168,909], por la gran deforestación que ha acercado a los animales salvajes a las zonas urbanas, por el consumo de animales salvajes, y por la crianza intensiva e industrial de aves y puercos que son animales que tienen un alto índice de virus y bacterias. En 2019 hubo una grave epidemia de “peste porcina africana” (PPA) y 200 millones de puercos (un tercio de la producción anual) fueron eliminados en China. Otros países también fueron afectados (Vietnam, Corea del Norte, Mongolia, Camboya). Y en febrero de 2020 se declaró otra epidemia de peste aviar (H5N1) en la provincia de Hunan; en total se han matado 18 mil aves (SudOuest.fr del 3 de febrero de 2020).
En 2012, apareció otra enfermedad, el Síndrome respiratorio del Medio Oriente (MERS-CoV) en Arabia Saudita; se estima que el origen estuvo en murciélagos que contaminaron a dromedarios, a través de los cuales el virus pasó a los hombres. El MERS infectó a unas 2,500 personas, entre las cuales murieron más de 850 personas, sobre todo en Medio Oriente. En 2015 se registró otra contaminación de MERS en Corea del Sur que infectó a 154 personas, entre las cuales murieron 19 (Institut Pasteur, “MERS-COV”). Desde ese entonces, se tomaron medidas de protección sanitaria muy importantes en Corea del Sur y, en la coyuntura actual, ello les está sirviendo para responder con mucha eficacia al nuevo coronavirus. Esta estrategia preventiva, que incluye stocks importantes de material médico (test, respiradores), de protección (máscaras, guantes) y de formación de especialistas médicos, no ha sido adoptada por ningún país del hemisferio norte. Ello a pesar de que la epidemia de gripe A H1N1, que empezó en Estados Unidos y México en abril de 2009, se extendió a muchos países europeos, sobre todo a Francia, hasta agosto de 2010. La OMS estima que murieron 18,500 personas, mucho menos que la gripe ordinaria que puede provocar hasta 575,000 muertes anuales en el mundo (Le Monde del 22 de abril de 2009).
Las autoridades chinas consideran que el COVID-19 se originó en un mercado de Wuhan donde se vendía mariscos y carne de animales salvajes, incluyendo a murciélagos y víboras. Los murciélagos conviven con una gran cantidad de virus que son inofensivos para su especie; son además muy numerosos (una cuarta parte de los mamíferos); viven en todos los continentes y el hecho de que vuelen contribuye a esparcir sus virus. Pero tienen también un rol importante en la naturaleza dado que se alimentan de insectos nocivos, por lo cual la mejor manera de evitar una nueva zoonosis (enfermedad humana de origen animal) es prohibir el comercio y el consumo de murciélagos y de todos los animales salvajes (BBC Mundo del 10 de febrero de 2020[7]). Dicho esto, como veremos pronto, las zoonosis son provocadas por la deforestación, la urbanización y la industrialización masiva que destruye los hábitats de animales salvajes que se acercan a los seres humanos y les transmiten virus que les son mortales.

2: Consumo de murciélagos en Asia (BBC Mundo)
Características del COVID-19 (Coronavirus Disease 2019) que apareció en China
El Centro chino de control de enfermedades ha publicado las características epidemiológicas de un gran número de enfermos, 75% de los cuales están en la provincia de Hubei, donde se encontraron 45,000 casos de contagio efectivo. Los datos [publicados el 17 de febrero] consideran lo siguiente:
- La duración promedio de incubación entre la contaminación y el inicio de los síntomas es de 6 días, aunque puede extenderse hasta 12 días. Por ello se ha decidido aislar durante 14 días a las personas que han estado en contacto con una persona infectada.
- La enfermedad es considerada benigna en 80% de casos y es fatal en 3,4% de personas infectadas según los países [la epidemia de SRAS de 2003 era fatal en 9,6% de casos]. En el Japón y en Corea del Sur la letalidad es estimada a 1% y en Italia a 5,8%.
- Las personas que mueren a causa de esta enfermedad son adultos mayores: 80% de casos tenía al menos 60 años. Ninguno de los 416 casos de niños contaminados menores de 10 años ha fallecido. La existencia de una patología [enfermedad] preexistente aumenta fuertemente la tasa de mortalidad: 0,9% de letalidad en personas sanas; 10% en personas con enfermedades cardiovasculares, 7% en casos de diabetes y 6% en personas con enfermedades respiratorias crónicas (asma, bronquitis).
- Es todavía muy temprano para evaluar las secuelas de esta nueva enfermedad en las personas que se han curado. (Le Monde del 20 de marzo).
¿Cómo se atrapa el nuevo coronavirus?
El virus se propaga a través de un contacto cercano entre dos personas, por las vías respiratorias, o por contacto directo (con las manos, con besos y abrazos). Además, el virus es activo durante algunas horas en las superficies tocadas por personas infectadas. Los síntomas son similares a los de la bronquitis o la gripe (fiebre, tos, dolores musculares). Los estudios médicos publicados en enero de 2020 muestran que la tasa de reproducción de base del virus (es decir el número de personas que un enfermo puede infectar) varía entre 2 y 4 personas. El nivel de contaminación es calificado de “moderado”, menor que el de otras enfermedades infecciosas (como el COVID-19), pero significativo para tener un potencial epidémico.
Muchas personas están contaminadas sin saberlo pues hay que esperar que transcurra el tiempo de incubación (de 1 a 14 días) para que aparezcan los síntomas; sin embargo, es probable que la enfermedad se transmita durante este periodo. Además, hay personas sanas que son portadoras del nuevo coronavirus, en particular los niños y los jóvenes que tienen un alto nivel de inmunidad. El diagnóstico se confirma a través de un test de detección del ARN del coronavirus. El examen se realiza tomando una muestra de saliva y el resultado se obtiene en un lapso de entre 3 a 5 horas. Se están desarrollando también análisis de sangre para buscar anticuerpos contra el nuevo coronavirus; estos tests permitirán evaluar cuántas personas han sido expuestas al virus y han desarrollado anticuerpos sin haber tenido necesariamente síntomas clínicos (Le Monde del 20 de marzo).
¿Se pueden prever tratamientos y una vacuna?
Hasta el momento no existe ningún tratamiento contra el COVID-19. Los cuidados que se aportan consisten en bajar la fiebre, calmar la tos y los dolores de cabeza. Cuando los enfermos de neumonía están graves se les administra cuidados intensivos en respiradores artificiales que necesitan un alto nivel tecnológico y personal médico especializado.
Desde enero de 2020 se han realizado más de 80 ensayos clínicos en China, Estados Unidos y Europa. Se trata de las mismas moléculas, solas o en combinación con otras. Entre ellas se está investigando el remdesivir, del laboratorio norteamericano Gilead, que fue utilizado sin éxito durante la epidemia de Ebola en África [2014-15]. Pero hay que esperar pruebas comparativas para saber si es efectivo contra el nuevo coronavirus. La combinación de dos antivirales (lopunavir y ritonavir), usados en el tratamiento del SIDA, parece también interesante. Ya han sido administrados a pacientes infectados por otros coronavirus (el SRAS y el MERS), que aparecieron en el Medio Oriente en 2012. El 22 de marzo empezó un gran ensayo clínico llamado Discovery liderado por el Instituto INSERM de Francia, con 3,200 pacientes europeos, 800 de los cuales son franceses; se usan 4 moléculas antivirales (remdesivir, lopinavir, ritonavir y la cloroquina). Pronto debe empezar otro ensayo internacional de la OMS llamado Solidarity (FranceInfo del 22 de marzo de 2020). En China se está usando la cloroquina, y otros medios terapéuticos experimentales: infusión de células madre, cocteles de plantas medicinales y transfusión de plasma de pacientes curados. Dicho esto, hasta ahora la OMS no ha incluido la cloroquina en la lista de medicamentos prioritarios contra el COVID-19.
Se están buscando, asimismo, vacunas en China, en Europa y en Estados Unidos; pero estarán disponibles recién dentro de varios meses; recordemos que el desarrollo de una vacuna clásica, a partir de un virus atenuado o inactivo, es un proceso complejo que toma varios años. La CEPI (Coalition for Epidemic Preparedness Innovation), que reúne varios laboratorios médicos nacionales y privados, ha destinado 19 millones de dólares para acelerar cuatro proyectos de vacuna contra el COVID-19; pero el proceso tomara varios meses. Por su lado, el Instituto Pasteur de Francia trabaja sobre la modificación de la vacuna contra la rubeola en la cual se insertarán genes del nuevo virus. Este procedimiento ha sido eficaz contra cinco epidemias recientes (SRAS, Zika, MERS-CoV, Lassa, Chikungunya). Se prevé disponer de esta vacuna dentro de 20 meses (Le Monde del 20 de marzo).
¿Cuál es la evolución de la pandemia?
Actualmente la pandemia está disminuyendo en China, pero no se puede excluir la aparición de nuevos centros infecciosos. El director general de la OMS, el etíope Tedros Adhanom Ghrebreyesus, declaró que la respuesta de Pekín ante la pandemia ofrece un tiempo valioso para que el resto del mundo se prepare a afrontar este nuevo virus, más fácilmente transmisible que el SRAS y el MERS (Le Monde del 20 de marzo).
- Después de China, Europa se ha convertido en el principal centro de infección del nuevo virus. Entre diciembre de 2019 y el 22 de marzo de 2020, en China se cuentan 81,305 casos y en el resto del mundo 223,219 casos. En China han fallecido 3,259 personas y el epicentro de la pandemia se sitúa en Europa occidental. El país más golpeado es Italia, donde han fallecido 4,825 personas. Los otros países con mayor número de muertos son Irán (1,556), España (1,375) y Francia (562).
- En África, la expansión es muy lenta, en Egipto se cuentan 394 casos, 10 muertos y 41 personas sanadas; en África del Sur se reportan 240 casos y ningún muerto hasta ahora; en Argelia se reportan 139 casos, 15 muertos y 32 sanados, y en Marruecos hay 96 casos, 3 muertos y 3 personas sanadas.
- En Australia se registran 1,071 casos, 7 muertos y 26 sanados. En la India hay 330 casos, 4 muertos y 23 sanados.
- Actualmente, más de mil millones de personas han debido quedarse en sus casas acatando las medidas de confinamiento de sus gobiernos, y muchos países han cerrado sus fronteras aéreas, marítimas y terrestres. Se estima que el confinamiento debe durar dos semanas, hasta inicios del mes de abril, pero el aumento de la mortalidad, sobre todo en Italia y en Francia, deberá aumentar esas previsiones.
El cuadro siguiente resume la situación mundial de los países más afectados hasta el domingo 22 de marzo[8].
Situación mundial de la pandemia del COVID-19 (22 de marzo de 2020)
| Países | Casos | N° Sanados | N° Muertos |
| China | 81,305 | 71,857 | 3,259 |
| Italia | 53,578 | 6,072 | 4,825 |
| Irán | 20,610 | 7635 | 1,556 |
| España | 25,374 | 2,125 | 1,375 |
| Francia | 14,282 | 12 | 562 |
| Reino Unido | 5,067 | 67 | 234 |
| Alemania | 22,213 | 233 | 84 |
(Fuente: Center for System Science and Engineering, Johns Hopkins University, Le Monde)
¿Cuál es la situación del coronavirus en América Latina y en el Perú?
En el continente americano, Estados Unidos encabeza la lista de países con el mayor número de casos de contaminación del SARS-CoV-2; luego sigue Canadá con 800 casos de contaminación. A pesar de la gravedad de esa enfermedad, el lamentable presidente Trump no ha tomado medidas de confinamiento, y dado que el país se encuentra en periodo electoral, dirige sus ataques contra el “virus chino”, minimizando o negando los consejos de los médicos y de los científicos en general.
Situación de la pandemia del COVID-19 en América del Norte y en América Latina
| Países | Casos | N° Sanados | N° Muertos |
| Estados Unidos | 25,489 | 0 | 307 |
| Canadá | 1,278 | 10 | 19 |
| Brasil | 1,021 | 2 | 15 |
| Perú | 318 | 1 | 5 |
| Ecuador | 506 | 0 | 7 |
| Chile | 537 | 6 | 4 |
| México | 203 | 4 | 2 |
| Panamá | 200 | 0 | 1 |
| Colombia | 196 | 1 | 0 |
| Argentina | 158 | 3 | 4 |
(Fuente: Center for System Science and Engineering, Johns Hopkins University, Le Monde)
En América Latina, Brasil registra 1,021 casos de contaminación, sin embargo, el presidente Bolsonaro, imitando a su homólogo norteamericano Trump, populista y ultranacionalista como él mismo, ha minimizado la gravedad del nuevo virus y ha llegado al extremo de organizar una manifestación en su honor el domingo 15 de marzo[9], dando la mano a cientos de personas reunidas en un momento en el que el resto del mundo llamaba al confinamiento y a la sensatez ciudadana.
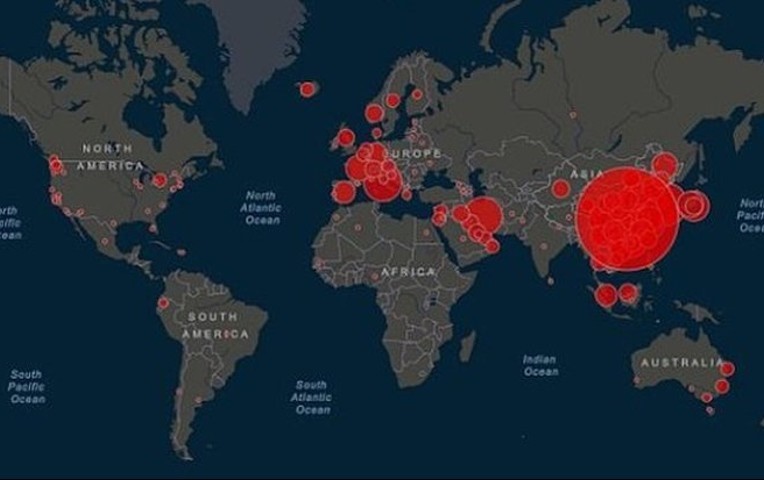
3: Propagación del coronavirus en el mundo (Canal N)
El coronavirus se encuentra al inicio de su propagación en América Latina y las próximas semanas serán cruciales para observar su nivel de letalidad. Sin embargo, algo que no se ha remarcado en la coyuntura actual es la terrible epidemia de dengue que también se está sufriendo en el mundo y en América Latina[10]. En efecto, la Organización Panamericana de Salud (OPS) de la ONU ha contabilizado 3,1 millones de casos y 1,534 muertos a lo largo del año 2019. Se trata de las cifras más elevadas de esta enfermedad transmitida por los zancudos del género Aedes en las Américas. Desde el inicio del año 2020, 569,400 personas han sido contaminadas y 118 han fallecido; por lo cual la OPS considera que este año será tanto o más letal que el año pasado. Los cuatro serotipos del dengue están circulando activamente, sobre todo en las zonas urbanas. Paraguay es el país donde la incidencia del dengue es la más alta: en enero de 2020 se han señalado 137,000 casos, y 34 personas han fallecido. En México se ha anunciado un aumento de 104% durante enero y febrero de 2020 en relación con los 711 casos reportados en 2019. En el Perú se decretó una alerta sanitaria del dengue en la Amazonía, donde 21 personas habían fallecido entre enero y febrero[11]. En Argentina el dengue ha alcanzado 14 de las 22 provincias del país, incluyendo a Buenos Aires. Se sabe que 800 personas estaban contaminadas y que 3 habían fallecido. Según el Instituto Pasteur de Francia, actualmente dos mil millones y medio de personas viven en zonas tropicales y subtropicales infectadas por el dengue, enfermedad mortal en 2,5% de casos, y hasta el día de hoy no existe ni vacuna, ni tratamiento (Le Monde del 6 de marzo de 2020).
Reflexiones finales. Las epidemias, los sistemas de salud y la solidaridad humana
- La expansión del nuevo coronavirus en un contexto marcado por la epidemia del dengue es una amenaza muy grave para la salud de millones de personas en América Latina. Si es evidente que las pandemias recientes golpean muy duramente a todas las sociedades humanas, lo hacen de manera mucho más fuerte a aquellas que no han logrado construir Estados-naciones sólidos, que tienen medios para priorizar la salud de todos los ciudadanos, como es el caso de nuestros países en vías de desarrollo.
- Si el nivel de riqueza de cada país es importante, no es determinante para enfrentar una pandemia pues son las decisiones políticas de los dirigentes y de los ciudadanos que los eligen que tienen un peso central. El ejemplo paradigmático es el de Estados Unidos, que tiene un nivel de riqueza importante, pero que no dispone de un sistema de salud global, un seguro universal que proteja a todos los ciudadanos norteamericanos. Recordemos que el expresidente Barack Obama intentó generalizar el seguro social, el llamado Obamacare, pero el desastroso presidente Trump y sus partidarios republicanos se ocuparon de destruir todo lo que se había avanzado en nombre del ultraliberalismo y de la ley de la jungla capitalista. Peor aún, la reportera científica Sonia Shah[12] (2020) ha notado que en octubre de 2019 Trump ha clausurado el programa de investigación científica Predict Consortium, financiado por USAID, que desde 2009 buscaba identificar nuevos virus animales que podían ser transmisibles a las personas; ellos ya habían identificado 900 nuevos virus ligados a la expansión de la deforestación, de la urbanización y de la industrialización desenfrenada del planeta. En febrero de 2020, Trump anunció el recorte del 53% de la contribución anual de su país a la Organización Mundial de Salud.
- En los países europeos, la expansión del coronavirus está poniendo a dura prueba la capacidad de respuesta de los sistemas de salud estatales. El avance vertiginoso del virus en Italia ha demostrado que el sistema sanitario que tienen no es lo suficientemente eficaz como para enfrentar una pandemia de esta amplitud. Les faltan muchos recursos médicos y hospitales. Podemos decir lo mismo de España. La situación es diferente en Francia, donde el Estado dispone de un buen sistema de seguro social universal y, con mucho tino, el gobierno actual ha decidido un confinamiento casi total para proteger la población desde el 15 de marzo. No obstante, las carencias en personal médico y en servicios de hospitales son patentes. Los estudiantes en medicina y los médicos y enfermeros jubilados han sido llamados para aportar su apoyo al esfuerzo nacional de lucha contra el nuevo coronavirus. El gobierno ha llamado a la sociedad civil a aportar su ayuda benévola a las personas ancianas y pobres que no pueden comprar alimentos y medicinas. Estos son ejemplos paradigmáticos de la necesidad urgente de la cooperación y de la solidaridad indispensables para afrontar la nueva pandemia, que ha sido también evocada por Harari (El País del 22 de marzo).
- En el Perú, el presidente Vizcarra ha tomado medidas acertadas de confinamiento y de toque de queda para disminuir los contagios colectivos. Pero cuando la pandemia llegue a las zonas urbanas y rurales pobres, sobre todo en la sierra y en la Amazonía, la situación será muy difícil e incontrolable. En esas zonas, la pobreza impide mantener una buena higiene corporal y menos aún un nivel de alimentación digno; además el número de hospitales, médicos y enfermeras es muy reducido. La exministra Liliana La Rosa ha denunciado que en el país “el sistema de salud está colapsado hace años y no hay sistema de protección social en el Perú”, por lo tanto plantea que en plena crisis no se puede pretender que “surja un Estado que no hemos construido”. Luego de proponer seis medidas urgentes, La Rosa lanza un llamado urgente a los empresarios y al CONFIEP para que aporten su apoyo financiero a la población peruana pobre. En efecto, “urge avanzar en fraternidad y en justicia” (Servindi, 22 de marzo de 2020[13]).
Debemos empezar a tomar conciencia de la situación dramática que atraviesa nuestro país y reflexionar sobre las medidas que se deben tomar tanto desde el gobierno como desde la sociedad civil para enfrentar el nuevo desafío sanitario nacional. Se debe brindar atención especial a la protección de los territorios de los pueblos originarios que son extremadamente vulnerables, como lo ha recordado un comunicado reciente de la CNDH[14]. Pero el Estado y este gobierno no pueden asumirlo todo. Es indispensable desarrollar las asociaciones civiles de peruanos que brinden su ayuda solidaria y benévola, como lo están haciendo otras poblaciones afectadas en el resto del mundo.
- A mediano plazo, la pandemia del COVID-19 puede provocar transformaciones fundamentales en todo el planeta. De hecho, sabiendo que esta nueva pandemia está asociada, como las anteriores, a la destrucción desenfrenada de los bosques para crear pastizales para las vacas, a la urbanización caótica y a la industrialización masiva; sabiendo que estas acciones humanas facilitan el pasaje de los virus y microbios de los animales salvajes y domésticos a los seres humanos, provocando enfermedades mortales, es indispensable y racional adoptar medidas para proteger la ecología del planeta. La lógica capitalista y ultraliberal que ha privilegiado siempre la obtención de dinero y de bienes sin tomar en cuenta para nada la ecología y los derechos humanos de todos los ciudadanos ha entrado en una fase de aceleración impresionante, denunciada desde hace varias décadas por los defensores del medio ambiente.
- Es evidente que la mejor respuesta a mediano y largo plazo será la desmundialización: la disminución drástica del comercio a larga distancia y el retorno al comercio regional y local; la disminución del turismo de masa que contribuye al calentamiento global y a la contaminación ambiental y que además es fuente de contagios masivos; y el freno real a la desforestación intensiva, de la crianza industrial de animales y de la urbanización desordenada. Todo ello costará mucho en términos de adaptación social, sobre todo porque tendremos que desarrollar la solidaridad humanitaria y fraterna en un mundo dominado por el individualismo y el consumismo, pero será imprescindible para que la humanidad pueda continuar su existencia en mejores condiciones, sobre todo para las mayorías indigentes del planeta.